Оценка эффективности и переносимости раствора гидроксида калия (5%) при лечении Molluscum contagiosum в детском возрасте
2021.03.05Резюме
Работа посвящена терапии 5%-ным водным раствором гидроокиси калия 21 ребенка в возрасте 2 - 13 (в среднем 6,4) лет с диагнозом Molluscum contagiosum. В большинстве случаев имело место несколько (в среднем 10) очагов поражения, которые не проходили в течение 4-8 месяцев (в среднем 6,2). У 14 больных был установлен атопический диатез, у 3 пациентов - атопический дерматит. Раствор наносили родители два раза в день (утром и вечером) до тех пор, пока не появилась клинически распознаваемая воспалительная реакция. Исследование было завершено в соответствии с протоколом с участием всех пациентов. Через 3-6 (в среднем 4) дней появлялась воспалительная реакция или поверхностное изъязвление, что приводило
к полному излечению очагов поражения за 14-35 (в среднем 26,7) дней. В течение последующего периода наблюдений 2-8 (в среднем 5,1) месяцев рецидивы отсутствовали. Наиболее распространенным побочным эффектом у 76,2% пациентов было кратковременное, легкое жжение на месте применениях сразу после нанесения раствора. У двух пациентов развилась поствоспалительная гиперпигментация, которая полностью исчезла в течение 3-6 месяцев. Исследование подтверждает эффективность и переносимость 5%-ного раствора гидроксида калия при лечении Molluscum contagiosum в детском возрасте, причем в качестве преимуществ можно указать достижение высокого уровня соблюдения режима терапии пациентами и их родителями, а также легкость, с которой лечение может проводиться на дому.
Введение
Контагиозный моллюск является доброкачественным, но крайне заразным вирусным заболеванием кожи, главным образом, детского возраста, которое, как правило,имеет ограниченную продолжительность [2,5,21].Поэтому обычно запрещается любая терапия, которая может иметь негативные последствия, такие как рубцы.Поскольку болезнь широко распространена, неопасна и является самокупирующейся, лечение должно быть простым и недорогим, а также связанным лишь с незначительными жалобами. С другой стороны, оно должно надежно устранять все очаги, чтобы предотвратить новое заражение и обеспечить защиту от рецидивов.
Принимая во внимание разнообразие более или менее успешных вариантовлечения, и часто используемых агрессивных физических методов, таких как выскабливание или криотерапия, в рамках открытого неконтролируемого исследования,
опираясь на обнадеживающие результаты предыдущих исследований [6,10,15,17,19],была проверена пригодность 5%-ного раствора гидроксида калия в воде (едкий калий) при диагнозе контагиозный моллюск у детей.
Материалы и методы
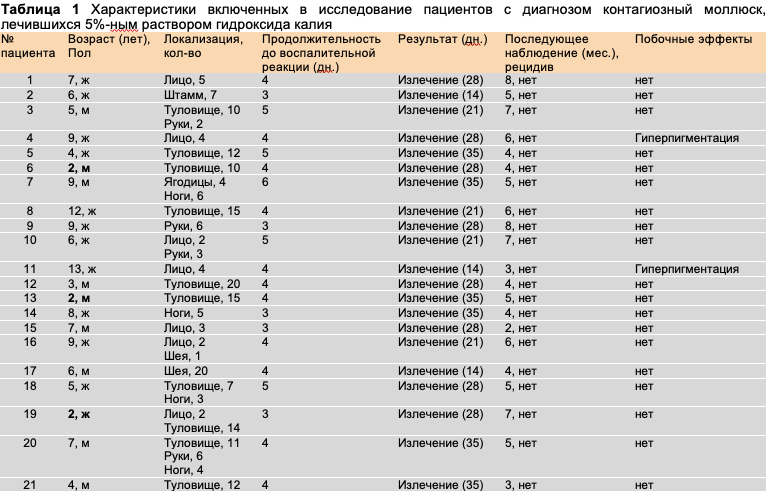
В исследовании последовательно участвовал 21 пациент с диагнозом контагиозный моллюск, которые набирались в поликлинике кафедры дерматологии Университета Эссена в течение 3-х месяцев. Больные с диагностированным иммунодефицитом и ранее лечившиеся от моллюсков в предыдущие четыре недели были исключены из исследования. Также были исключены пациенты с диагнозом гигантский моллюск и Eczema molluscatum. Регистрировался возраст и пол, длительность заболевания, локализация и количество очагов поражения, наличие атопического диатеза или атопических заболеваний, курсы терапии, результат, последующее наблюдение и рецидивы, а также побочные эффекты (Таблица 1). От родителей получено согласие на участие в исследовании.
Применялся гидроксид калия в виде 5%-ного водного раствора. Родителям таких детей было дано указание наносить раствор пластмассовым шпателем на все пораженные места в домашних условиях. Применение повторялось дважды в день (утром и вечером). Оно должно было прекращаться, как только появится клинически различимая воспалительная реакция, указывающая на излечение поражений. При появлении новых очагов в течение периода исследования они также подвергались обработке, а данные регистрировались.
Оценка состояния проводилась одним и тем же исследователем на 0, 14, 21, 28 и 35-й день. После регистрации клинического излечения в течение нескольких месяцев проводились наблюдения за обнаруженными в ходе терапии побочными эффектами,и для определения частоты рецидивов.
Результаты
В исследование был включен 21 пациент европеоидной расы с типом кожи по Фитцпатрику I и II , 9 мальчиков и 12 девочек в возрасте 2–13 (в среднем 6,4) лет. Число очагов значительно варьировалось в пределах от 1 до 20, причем большинство пациентов имело множественные поражения (в среднем 10). Большинство очагов поражения было расположено на туловище (61,9%), также они располагались на конечностях (16,3%), лице (10,2%), шее (9,8%) и ягодицах (1,9%). Продолжительность заболевания составляла 4-8 (в среднем 6,2) месяцев.
Диагноз атопический диатез был поставлен 14 пациентам (66,7%), у 3 пациентов (14,3%) была слабо выраженная атопическая экзема.
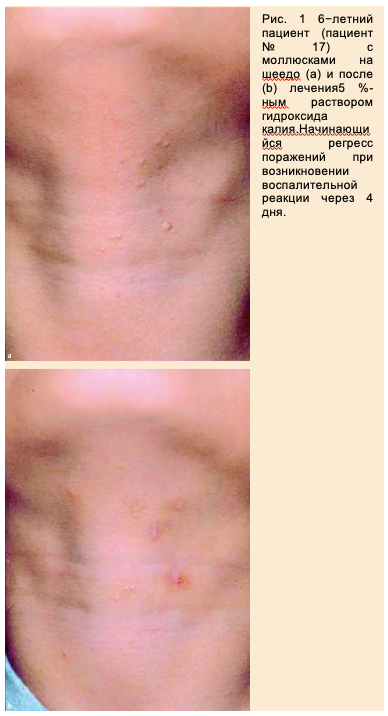
Все пациенты полностью прошли исследование. Через 3–6 (в среднем 4)днейу них появиласьклинически различимая воспалительная реакция или поверхностное изъязвление (Рис. 1). Полное излечение было зарегистрировано через 14–35 (в среднем 26,7) дней.
Ни у одного из пациентов не наблюдалосьрецидива в течение последующего периода наблюдения в 2-8 (в среднем 5,1) месяцев.
Большинство пациентов (76,2%) испытывали кратковременное, длящееся около 1-2 мин, легкое, хорошо переносимое жжение в месте нанесения, которое часто возникало только при увеличении времени применения. Более серьезные побочные эффекты наблюдались у 2 пациентов (9,5%) с локализацией поражений на лице и включали поствоспалительную гиперпигментацию на месте нанесения, которая полностью исчезла в течение периода наблюдения в 3-6 месяцев. Ни у одного из 3-х больных с атопическим дерматитом во время терапии не произошло значительного ухудшения состояния по поводу экземы. Ни у одного из пациентов после излечения поражений не осталось шрамов.
Обсуждение
Вирус Molluscum contagiosum (MCV) - единственныйчленрода Molluscipoxvirus [2,5,21]. Наряду с вирусом натуральной оспы, он является единственным оставшимся возбудителем поксвирусного заболевания человека. Это крупный (200-300 нм), прямоугольный, двухцепочечный ДНК-вирус, который реплицируется в цитоплазме инфицированных клеток эпителия. Существует, по крайней мере, 4 генотипа (MCV 1-4), которые не различаются с точки зрения морфологии и топографии поражений. MCV распространен по всему миру, причем возбудитель передается от человека к человеку как контактным путем (авто- и гетероинокуляция), так и косвенно через зараженные предметы. Инкубационный период составляет от 2 недель до 6 месяцев.
Заболевание (Molluscum или Epithelioma contagiosum) ограничивается поражением кожи и слизистых оболочек, проявляется в виде небольших (диаметром 1-10 мм), имеющих цвет кожи или беловатых, твердых папул, как правило, характеризующимся центральным углублением, откуда происходит название Dellwarzen (нем., бородавки с углублением).
Доброкачественные новообразования содержат воскообразный материал, который состоит из остатков клеток и многочисленных частиц поксвирусов. Клинический диагноз может быть подтвержден микроскопическим анализом очага поражения, причем окраска мазка красителем Гимза показывает наличие больших включений (телец моллюсков) в разлагающихся кератиноцитах. Моллюски обычно сгруппированы на одном или двух участках кожи, но могут быть и широко распределенными. В то время как большинство пациентов имело менее 20 очагов поражения, у некоторых больных может развиваться несколько сотен очагов. Очаги, как правило,бессимптомны, но иногда они вызывают зуд и экзему, а в окрестностях их может развиваться экземоподобная реакция. В целом это самокупирующееся заболевание с тенденцией к спонтанной инволюции в течение 6-9 месяцев, но очаги могут сохраняться в течение многих лет. Излечение обычно происходит без образования рубцов.
В подавляющем большинстве случаев болезнь поражает детей школьного возраста [2,5,21]. Это особенно актуально для тропических регионов, где до 10% детей школьного возраста поражены моллюсками, когда близкий физический контакт, легкая одежда и низкий уровень гигиены рассматриваются как благоприятные факторы для развития болезни. В странах с более прохладным климатом и в более развитых странах заболевание встречается также и в более позднем возрасте, причем более часто у спортсменов, занимающихся контактными видами спорта, и посетителей общественных бассейнов и бань. В детском возрасте нельзя выделить какие-либо наиболее часто поражаемые участки тела, а заражение моллюсками охватывает всю кожу и прилегающие слизистые оболочки, причем обычно незатронутой остается кожа волосистой части головы, ладони и подошвы.В этой возрастной группе также редки генитальные инфекции, если это не является указанием на сексуальное насилие. Моллюски очень заразны, особенно среди детей, и, следовательно, болезнь может легко передаваться между братьями и сестрами или в детском саду.
Другой пик заболеваемости связан с венерической контактной инфекцией у сексуально активных взрослых, причем чаще всего поражается генитальная область и прилегающая к ней кожа бедер и нижней части живота [14]. Сильное учащение наблюдается при ВИЧ-инфекции и других врожденных и приобретенных иммунодефицитах. У этих больных увеличивается не только количество очагов поражения, но имеет место появление аберрантных гигантских узелковых конгломератов (Mollusca contagiosa gigantea, гигантский моллюск) диаметром 3 см или более. У ВИЧ-инфицированных больных существует обратная зависимость между количеством клеток CD4 и количеством очагов поражения, поэтому моллюски считаются маркерным заболеванием поздней стадии инфекции ВИЧ [8]. В этой группе пациентов, очаги поражения встречаются не только в области половых органов и на смежных участках кожи, но и верхней части тела, шеи, головы, особенно на лице. В целом, частота моллюсков у ВИЧ-инфицированных по оценкам составляет 5-18% [2]. Повышенная восприимчивость к инфекции также присутствует при нарушенной функции эпидермального барьера, что характерно для атопического дерматита.
Несмотря на то, контагиозный моллюск является доброкачественным изменением и может пройти спонтанно, возможная передача другим детям и распространение очагов поражения у больного ребенка часто требуют терапевтического вмешательства [11]. Несмотря на многочисленные варианты лечения, доступные на сегодняшний день, не существует специфического противовирусного лечения контагиозного моллюска.
В качестве метода лечения применяется удаление моллюсков с помощью кюретки (острой ложечки) или гнутого кожного пинцета [18]. Трудности возникают при сильном распространении моллюсков и неблагоприятной локализации (например, на лице, шее или половых органах). Хотя при применении чрескожной анестезии при помощи мази с лидокаином/прилокаином(EMLA®) [18] при окклюзии, наложенной за 30-60 мин, возможно безболезненное удаление, во многих случаях, особенно при лечении неспокойных детей, не обойтись без хирургического вмешательства с применением седацииили общей анестезии.Криотерапия жидким азотом, который действует на очаг непосредственно с помощью шаблона или косвенно путем нанесения накладки, хотя обычно менее болезненна, но требует больше времени, чем удаление с помощью кюретки или пинцета, и успех лечения редко достигается после однократного применения, так что требуется несколько сеансов [1].Применяемый иногда импульсный CO2 -лазер и лазер на красителе [7], а также электрокоагуляция не дают никаких преимуществ в плане практичности и переносимости.
Что касается рекомендуемых консервативных методов лечения, существует множество альтернатив, каждая из которых требует высокой степени сотрудничества и терпения родителей. Салициловая кислота в виде пластыря(Guttaplast®) [13] или кислота витамина А(третиноин) [14] иногда используются с успехом, однако, могут приводить к значительному раздражению околоочаговых участков кожи. Местное применение иммуномодулятораImiquimod(Aldara®)представляется эффективным [9], однако оно до сих пор не утверждено для лечения детей, необходимое время лечения не изучено должным образом и затраты на лечение значительны.Другие меры консервативного лечения, которые используются с переменным успехом, включают местное применение подофиллотоксина [1], кантаридина [20], трихлоруксусной кислоты, фенола, нитрата серебра [12] или йода [13]. Вполне вероятно, что некоторые из применяемых химических веществ, благодаря повреждению эпидермиса и, как следствие, индукции иммунного ответа, ведут к элиминации вируса. Наконец сообщается об успехах и в области пероральной терапии циметидином, в котором подозревались иммуномодулирующие свойства (ингибирование функции супрессоров лимфоцитов и повышение Т-клеточного иммунитета) [3].
Гидроксид калия используется в концентрации 10% в качестве растворителя для микроскопических нативных препаратов для обнаружения грибюковых элементов. Вещество ногтей и эпидермис, которые богаты кератином, под влиянием щелочи превращаются в тонкий прозрачный слой, открывая мицелий. В более высокой концентрации гидроксид калия проникает глубоко в кожу и разрушает ее, при более низких концентрациях он вызывает раздражающий дерматит [4]. В настоящее время существует хорошее доказательство того, что гидроксид калия также подходит для лечения контагиозного моллюска у детей. Ромити и др [16] из Бразилии описали местное применение 10% -ного раствора гидроксида калия, который также используется для изготовления микологических нативных препаратов, для лечения детей от моллюска. Протокол соответствует открытому, неконтролируемому исследованию. Сообщается о 35 детях в возрасте от 7 месяцев до 15 (в среднем 6) лет, очаги поражения обычно на лице, туловище и / или конечностях. Больные с известными иммунодефицитом или периорбитальными поражениями были исключены из исследования. 15 (42,9%) пациентов имели атопический диатез.
У всех пациентов применение препарата два раза в день в среднем через 5-7 дней вызывало клинически различимую воспалительную реакцию или поверхностное изъязвление, означавшую временное прекращение местного применения. Три пациента досрочно прекратили лечение из-за сильного жжения в месте нанесения (n = 2) и бактериальной суперинфекции (n = 1).У 91,4% пациентов в среднем в течение 30 дней имело место полное излечение поражений при предсказуемых побочных эффектах, в основном кратковременного жжения (продолжительность 1-2 минуты) сразу же после нанесения раствора у большинства пациентов. У 9 (28,1%) пациентов, которые использовали 10% -ный раствор гидроксида калия, имели место более серьезные побочные эффекты, в том числе чаще всего временная гиперпигментация и / или гипопигментация у 8 (25%) больных. Несмотря на правильное применение у одного пациента образовался гипертрофированный рубец на одном из обработанных мест, который редуцировался в течение 6 месяцев после окончания терапии в незаметный шрам. Авторы отметили удовлетворенность родителей этим простым методом лечения, который может быть применен в домашних условиях.
В кратком сообщении та же группа сообщила, что используя 5%-ный раствор гидроксида калия, также применяемый два раза в день, у 20 детей с Molluscum contagiosum достигнуты сопоставимые показатели излечения (в среднем в течение 6 недель) при явном снижении частоты побочных явлений [17]. Жжение в местах нанесения раствора отсутствовало или было незначительным, изменения пигментации не имело места. Даже генитальные и анальные очаги поражения могут быть обработаны таким образом, не вызывая сильного раздражения.
Еще одно исследование, выполненное в Индии, включало применение 20%-ного раствора гидроксида калия один раз в день (вечером) у 27 детей в возрасте от 8 месяцев до 14 лет (в среднем 5,8 лет) с диагнозом контагиозный моллюск [10]. В подавляющем большинстве (74,1%) у детей имела место распространенная инфекция, в среднем на 13 очагов поражения. Три пациента досрочно прекратили исследование из-за местной непереносимости (n = 2) или бактериальной суперинфекции (n = 1). У остальных 24 (88,9%) пациентов в среднем через 5-7 дней возникла воспалительная реакция или поверхностное изъязвление и через 13-22 (в среднем 17) дня наступило полное излечение очагов поражения. Большинство детей ощущали кратковременное жжение непосредственно после нанесения раствора. У 8 (29,6%) пациентов наблюдались серьезные побочные эффекты, в том числе гипопигментация (n = 4), сильное жжение в месте применения (n = 2) и бактериальная суперинфекция (n = 2).
Еще одно исследование с применением плацебо, проведенное в Перу, касалось влияния 15% -ного раствора гидроксида калия, наносимого один раз в день (по вечерам) на 46 больных разного возраста (в основном <5 лет) с диагнозом контагиозный моллюск [6]. Возрастная структура, распределение очагов поражения (в 83,3% инфекции туловища) и продолжительность заболевания до начала лечения (4,9 мес) в реальной группе и группе, получавшей плацебо, были схожи, но в группе активного лечения было больше девочек(3,6 : 1 по сравнению с 1: 1) и больше пациентов с атопическим дерматитом (28,57% против 10%). После завершения лечения 15% -ным раствором гидроксида калия у 57% пациентов зажили очаги поражения, у 35,7% имело место среднее улучшение и небольшое улучшение у 7,14%. Напротив, в группе плацебо в 30% случаев был отмечен успех лечения, в 30% имело место среднее и в 20% незначительное улучшение, в 10% состояние не изменилось, и в 10% даже имело место ухудшение. Однако ни у одного из пациентов, получавших плацебо, не произошло излечение, в то время как у 21,4% больных, пролеченных 15% -ным раствором гидроксида калия, излечение произошло до истечения 30 дневного периода. В группе пациентов, получавших реальное лечение, у 92,85% пациентов как наиболее часто встречавшийся побочный эффект имело место жжение в месте нанесения, затем гиперпигментация (71,42%) и гипопигментация (50%), изъязвление (28,57%), рубцевание (14 , 25%) и боли (7,14%).Хотя с точки зрения эффективности, вероятно из-за небольшого размера выборки, не наблюдалось статистически значимых различий с плацебо, лечение с помощью 15%-ного раствора гидроксида калия оказалось эффективным, безопасным и простым в использовании.
Шорт с соавторами [19] из Великобритании недавно провели первое двойное слепое исследование с применением плацебо относительно использования 10%-ного раствора гидроксида калия, наносимого два раза в день ежедневно у 20 детей в возрасте 2-12 лет с диагнозом контагиозный моллюск. 19 (95%) пациентов полностью прошли исследование. В группе с реальным применением лекарственного средства очаги поражения полностью зажили у 7 (70%) пациентов в среднем через 54 дней, с другой стороны,у 2 (20%) пациентов не было какого-либо улучшения. Серьезные побочные эффекты наблюдались у 4 больных, в том числе сильное жжение в месте нанесения (n = 2), в результате чего пациент прекратил лечение, и временная гиперпигментация (n = 2). Оба ребенка, у которых развились нарушения пигментации, имели светлый тип кожи (тип II по Фитцпатрику). В группе плацебо полное излечение имело место у 2 (20%) пациентов, у 8 (80%) не было улучшений.Несмотря на то, что преимущество 10% -ного раствора гидроксида калия по отношению к плацебо (излечение в 77% против 20% случаев) было очевидно, невозможно определить статистическую значимость различия между группой активного лечения и группой плацебо из-за малого размера выборки.
Основываясь на положительном опыте предыдущих исследований, мы провели лечение 5%-ным раствором гидроксида калия у 21 ребенка в возрасте 2-13 (в среднем 6,4) лет с диагнозом контагиозный моллюск. Выбранная концентрация была уменьшена до 5%, поскольку согласно Ромити с соавторами [17] они получили сравнимые терапевтические результаты при более благоприятном спектре побочных эффектов при сокращении вдвое концентрации по сравнению с первоначально использовавшейся. В большинстве случаев имело место несколько (в среднем 10) очагов поражения, которые не проходили в течение 4-8 месяцев (в среднем 6,2). У 14 больных был установлен атопический диатез, у 3 пациентов - атопический дерматит.
Раствор наносили родители два раза в день (утром и вечером) до тех пор, пока не появилась клинически распознаваемая воспалительная реакция. Исследование было полностью пройдено всеми пациентами. Через 3-6 (в среднем 4) дней появилась воспалительная реакция или поверхностное изъязвление, что привело к полному излечению поражений через 14-35 (в среднем 26,7) дней. В настоящем исследовании, вероятно, из-за индивидуальных различий (например, типов кожи) имело место значительно более короткое среднее время до наступления полного излечения, чем в работе Ромити с соавторами [17] (в среднем 6 недель).
Наиболее распространенным побочным эффектом у 76,2% пациентов было, аналогично сообщениям Ромити с соавторами [17], легкое жжение в течение 1-2 минут на месте применения сразу после нанесения раствора.
У двух пациентов развилась поствоспалительная гиперпигментация, которая полностью исчезла в течение 3-6 месяцев. Спектр побочных эффектов при концентрации 5% имел значительные преимущества по сравнению с ранее использованными концентрации гидроксида калия в 10% [16,19], 15% [6] и 20% [10]. В частности, не наблюдалось ни сильного жжения, ни бактериальной суперинфекции, ни рубцевание или стойких нарушений пигментации. Следует отметить, что терапия 5%-ным раствором гидроксида калия может проводиться без осложнений у больных с атопическим диатезом.
Конечно, спонтанная инволюция в настоящем исследовании и в предыдущих исследованиях не исключается, однако, быстрое наступление полного излечения (в среднем через 26,7 дней) при отсутствии рецидивов в течение нескольких месяцев (в среднем 5,1 месяца) говорит в пользу явного преимущества использования 5%-ного раствора гидроксида калия по сравнению с обычными спонтанными методами. Кроме того, в успех лечения свой вклад внесли последовательность и тщательность при выполнении нанесения, что было обеспечено в рамках данного исследованиянаблюдением врача.
В кратком перечне имеющихся в настоящее время данных лечение 5%-ным раствором гидроксида калия представляется экономически эффективным,неинвазивным методом лечения контагиозного моллюска у детей с низким уровнем побочных эффектов. Активный ингредиент в настоящее время доступен в виде медицинского изделия (InfectoDell®). Большое значение имело соблюдение режима терапии пролеченных детей или их родителей и простота терапии в домашних условиях. Раствор следует наносить два раза в день до клинически обнаруживаемого воспаления. Опыт лечения больных с врожденным или приобретенным иммунодефицитом пока отсутствует.Преимущество лечения контагиозного моллюска 5%-ным раствором гидроксида калия должно быть подтверждено в будущем исследованиями с применением плацебо на больших количествах больных. В дальнейших исследованиях также необходимо проверить, приводит ли раствор гидроксида калия в более низких концентрациях (например, 2,5%)к сопоставимым уровням излечения при еще более оптимизированном профиле побочных эффектов.
Abstract
Evaluation of the Efficacy and Tolerability
of 5% Potassium Hydroxide Solution in the Treatment of Molluscum Contagiosum in Childhood
In a clinical study, 21 children aged 2–13 (mean 6.4) years with molluscum contagiosum were evaluated for efficacy and tolerabilityoftreatmentwithtopical5%potassiumhydroxide aqueous solution. Most patients had multiple (mean 10) lesions which were present for 4–8 (mean 6.2) months. A history of atopy was noted in 14 patients, while 3 patients had atopic eczema. The solutionwasappliedbytheparentsof affected children, twice daily (at morning and evening), on each lesion, until all lesions underwent clinically visible inflammatory reaction. All patientscompletedthestudy.Time until development of inflammation or superficialulceration was 3–6 (mean 4) days, leading tocompleteresolution of lesions after 14–35(mean 26.7) days. In a follow−up period of 2–8 (mean 5.12) months, no recurrences were seen. Most common side−effect observed in 76.2% of patients was transient minor stinging immediately after topical application.
Two patients developed postinflammatory hyperpigmentation, which resolved completely within 3–6 months. The study confirms the efficacy and good tolerability of 5% potassium hydroxide solution in the treatment of molluscum contagiosum in childhood, with the advantage of high compliance of patients and theirparentsaswellaseasypracticability when performed as home treatment.
Литература
1 Barton SE, Chard S. Facial molluscum: treatment with cryotherapy and podophyllotoxin. Int J STD AIDS 2002; 13: 277– 278
2 Brown J, Janniger CK, Schwartz RA, Silverberg NB. Childhood mollus− cum contagiosum. Int J Dermatol 2006; 45: 93– 99
3 Dohil M, Prendiville JS. Treatment of molluscum contagiosum with oral cimetidine: clinical experience in 13 patients. Pediatr Dermatol 1996; 13: 310– 312
4 Frosch PJ. Cutaneous irritation. In: Rycroft RH, Menné T, Frosch PJ (eds). Textbook of Contact Dermatitis. 2nd edn. Berlin: Springer, 1995: 311– 354
5 Gottlieb SL, Myskowsky PL. Molluscum contagiosum. Int J Dermatol 1994; 33: 453 – 461
6 Hinostroza−Da−Conceicao D, Beirana−Palencia A. Tratamento del mol− lusco contagioso con hidróxido de potasio al 15% en solución acquosa. Dermatol Peru 2004; 14: 185– 191
7 Hughes PS. Treatment of molluscum contagiosum with the 585−nm pulsed dye laser. Dermatol Surg 1998; 24: 229– 230
8 Husak R, Garbe C, Orfanos CE. Mollusca contagiosa bei HIV−Infektion. Klinische Manifestation, Beziehung zum Immunstatus und prognosti− sche Wertigkeit bei 39 Patienten. Hautarzt 1998; 48: 103– 109
9 Liota E, Smith KJ, Buckley R, Menon P, Skelton H. Imiquimod therapy for molluscum contagiosum. J Cutan Med Surg 2000; 4: 76– 82
10 Mahajan BB, Gupta RR. Topical 20% KOH – An effective therapeutic modality for molluscum contagiosum in children. Ind J Dermatol Ve− nereol Leprol 2003; 69: 175– 177
11 Myskowsky PL. Molluscum contagiosum. New insights, new direc− tions. Arch Dermatol 1997; 133: 1039– 1041
12 Nizeki K, Hashimoto K. Treatment of molluscum contagiosum with sil− ver nitrate paste. Pediatr Dermatol 1999; 16: 395– 397
13 Ohkuma M. Molluscum contagiosum treated with iodine solution and salicylic acid plaster. Int J Dermatol 1990; 29: 443– 445
14 Papa CM, Berger RS. Venereal herpes−like molluscum contagiosum: treatment with tretinoin. Cutis 1976; 18: 537– 540
15 Romiti R. Kaliumhydroxid als neue Therapieoption bei Mollusca con− tagiosa. In: Jansen T, Abeck D, Grabbe S (Hrsg). Aktuelle Trends in der pädiatrischen Dermatologie, Bd 2. Berlin: Grosse, 2006: 148 – 150
16 Romiti R, Ribeiro AP, Grinblat BM, Rivitti EA, Romoti N. Treatment of molluscum contagiosum with potassium hydroxide: a clinical ap− proach in 35 children. Pediatr Dermatol 1999; 6: 228– 231&l
Перевод с немецкого языка на русский выполнен переводчиком Бугровой Елизаветой Вячеславовной