Сравнительное исследование эффективности синтетических танинов с эффективностью анилиновых красителей у пациентов с первичными или вторичными поверхностными пиодермиями
2022.01.27Д.В. Заславский, А.С. Искра, Е.Л. Искра, Е.С. Манылова, Э.З. Шандер
Санкт-Петербургский государственный педиатрический медицинский университет
Медицинский центр «XXI век», Санкт-Петербург
Санкт-Петербургский медико-социальный институт
Клиника «Семейная», Москва
Аннотация
В ходе медицинских исследований, проведенных в последние десятилетия, были обнаружены дополнительные полезные свойства танинов, такие, как противомикробное и противовоспалительное, помимо их ранее изученного и широко известного вяжущего действия.
Цель исследования. Настоящая работа предпринята с целью сравнительной оценки эффективности и безопасности спрея/лосьона и (суспензии)/крема «неотанин» (композиции на основе танинов) в терапии пациентов с первичными или вторичными пиодермиями. Предполагалось оценить и сравнить сроки разрешения клинических проявлений пиодермий на фоне монотерапии «неотанином» или «фукорцином» (карбол-фуксин или жидкость Кастеллани) и в составе комплексной терапии с системными антибактериальными препаратами.
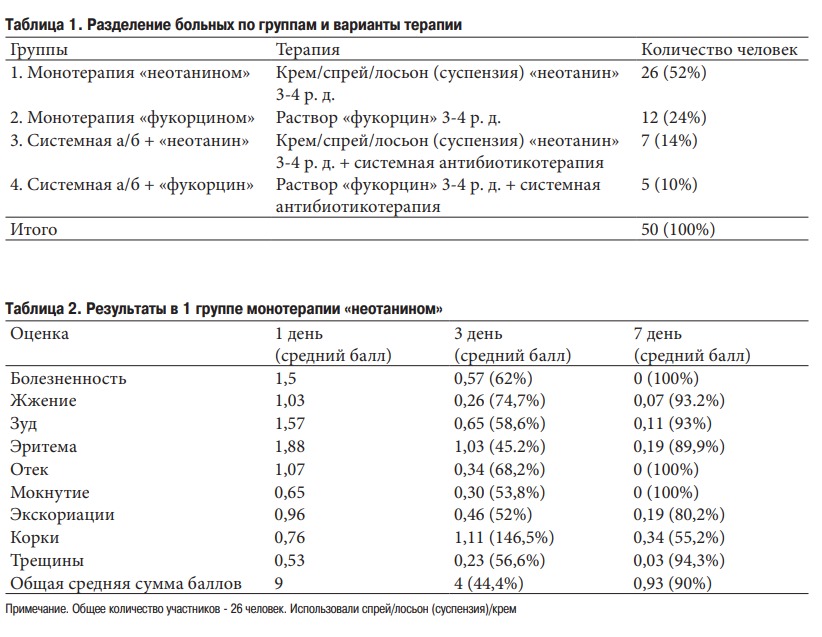
Материал и методы. Проведено открытое сравнительное клиническое исследование в амбулаторных и стационарных условиях. Для проведения работы были взяты под наблюдение 50 пациентов обоих полов в возрасте от 0 до 77 лет с различными вариантами первичных или вторичных пиодермий. Возрастной состав пациентов: 0-1 года 2 человека (4%), 1-6 лет-9 человек (18%), 7-12 лет-8 человек (16%), 13-77 лет-35 человек (70%). Пациенты были рандомизированы в 4 группы: первая группа в качестве наружной монотерапии использовала «неотанин» спрей или лосьон (суспензию) или крем; вторая группа в качестве наружной монотерапии использовала спиртовой раствор «фукорцин» (у пациентов до 10 лет водный раствор); третья группа использовала комбинированную терапию «неотанин» спрей или лосьон (суспензию) или крем и системные антибактериальные препараты; четвертая группа использовала спиртовой раствор «фукорцин» (у пациентов до 10 лет водный раствор) и системные антибактериальные препараты. Пациенты наблюдались в течение 5-14 дней. Критерии оценки безопасности и эффективности применения исследуемых препаратов были идентичны в обеих группах. Эффективность данных препаратов оценивалась в динамике посредством документирования субъективных жалоб пациента, объективной оценки его локального статуса (наличие и выраженность клинических симптомов), площади поражения.
Результаты. В группе монотерапии «неотанином»: через неделю применения выраженность симптомов пиодермии уменьшилось не менее, чем на 90%. Болезненность отсутствовала на 7 день использования препаратов, зуд и жжение уменьшились до 93,2% к концу недели применения. К 7 дню использования экскориации уменьшились на 80%. Препараты показали выраженное противовоспалительное действие, так на 7-й день применения симптомы эритемы регрессировали на 89,8%, проявление мокнутия и отека отсутствовало у 100% наблюдаемых. Площадь поражения кожи уменьшилась на 73% к 7 дню использования. Результаты бактериальных посевов подтверждают антибактериальную активность «неотанина» в отношении основных и условно-патогенных возбудителей пиодермий кожи. В группе монотерапии «фукорцином»: через неделю применения выраженность симптомов пиодермии уменьшилось только на 50%. Болезненность уменьшилась только на 55% к 7 дню использования «фукорцина», зуд сократился на 50%, жжение уменьшились на 60% к концу недели применения. К 7 дню использования экскориации уменьшились лишь на 66%. На 7-ой день применения симптомы эритемы регрессировали на 60%, проявление мокнутия сократилось 84.7%, отечность сократилась на 57.9% к 7 дню. Площадь поражения кожи уменьшилась всего на 4% к 7 дню использования.
Вывод. Препараты линейки «неотанин» продемонстрировали высокую эффективность и безопасность при первичных и вторичных формах пиодермий у взрослых и детей с рождения. Сравнение результатов применения изученных композиций на основе синтетических танинов с результатами применения традиционных анилиновых красителей позволяет рекомендовать «неотанин» как более эффективный препарат, чем «фукорцин» (как в монотерапии, так и в комбинации с системными антибактериальными препаратами).
Ключевые слова
Пиодермии, импетиго, синтетический танин, анилиновые красители, противомикробные средства, антибиотики, антисептики.
Введение
Пиодермия (син.: импетиго, стрептодермия, стафилодермия) – это гнойничковая инфекция кожи, вызываемая бактериями. Чаще всего возбудителями выступают представители Firmicutes: Staphylococcus и Streptococcus spp. В настоящее время наиболее частым возбудителем пиодермий является S. aureus (золотистый стафилококк) [1]. Частая заболеваемость, широкая распространенность у населения, рост случаев устойчивости к противомикробным средствам могут объяснять, современную склонность данных инфекций к рецидивам, увеличение стоимости и сроков их терапии. Все это усугубляется недостаточной эффективностью традиционно применяемых методов лечения и позволяет современным авторам относить банальные микробные инфекции кожи к важным медико-социальным проблемам современной дерматовенерологии [2, 3, 4].
До появления новых классов топических антибиотиков лечение поверхностных форм пиодермий, как правило, ограничивалось использованием наружных форм антисептиков, анилиновых красителей, а также средств экстемпорального приготовления [4, 5, 6].
Лечение бактериальных заболеваний кожи определяется этиологией, патогенезом, клиническими проявлениями и общим состоянием пациента. Несмотря на необходимость индивидуального подхода к лечению каждого больного, существует ряд общих принципов, определяющих стратегию и тактику лечения. Необходимо рациональное использование системной и наружной терапии [7].
Успехи отечественной фармацевтики и внедрение в практику дерматологов инновационных действующих веществ, активных молекул и композиций, побудили нас обратить внимание на синтетические танины, которые проявляют свои многообразные свойства на коже [8].
Известно, что при обработке танинами образуется коагуляционная пленка, которая представлена слоем химически организованными в форме сети протеинами. Таким образом формируется преграда для внедрения микроорганизмов вглубь эпидермиса. В то же время, подсыхание мокнущих высыпных элементов и формирование корок в очагах поражения способствуют устранению питательного субстрата для бактериальных и грибковых колоний. Это может служить фактором редукции риска глубокой и диссеминированной инфекции [9, 10, 11]. Сергеев А.Ю. и соавт. (2019) показали значительную роль колонизации золотистым стафилококком кожи больных атопическим дерматитом [12]. Другими авторами было предположено, что в этом процессе имеют большое значение фибриноген и фибронектин. Так как обе данные молекулы вовлечены в процесс заживления раны, они также могут взаимодействовать с танинами. Следовательно, танины могут быть использованы для предупреждения активной связи золотистого стафилококка с этими молекулярными факторами [13].
Синтетические дубильные вещества являются установленными адъювантами при терапии зудящих, воспалительных, мокнущих поверхностных кожных заболеваний. Терапевтические эффекты синтетических танинов основаны на их дубильном действии, а также на их противомикробном, противовоспалительном и противозудном действиях. С точки зрения фармакологии и клинической применимости, синтетические танины являются особенно универсальными веществами. Они также использовались в качестве безстероидных, противовоспалительных альтернатив лечения, особенно при детских дерматозах. Системного поглощения нет. Из-за их высокого профиля безопасности и хорошей переносимости они подходят для лечения всех возрастных групп. Таким образом, синтетические танины можно безопасно использовать для младенцев и детей, а также во время беременности и лактации [14].
Цель исследования – оценить эффективность спрея/лосьона (суспензии)/крема «неотанин» в терапии пациентов с первичными или вторичными пиодермиями. Оценить и сравнить сроки разрешения клинических проявлений пиодермий на фоне монотерапии «неотанином» или «фукорцином» и оценить безопасность линейки препаратов неотанин в ходе данного исследования.
Материал и методы
Настоящее клиническое исследование, многоцентровое, открытое и сравнительное по дизайну, проводили с марта по сентябрь 2021 г. в четырех лечебно-профилактических учреждениях Москвы и Санкт-Петербурга. В работу были включены 50 пациентов в возрасте от 0 до 77 лет (20 женщин/30 мужчин) с различными вариантами первичных или вторичных пиодермий, находящиеся на амбулаторном или стационарном лечении. Пациенты были рандомизированы в 2 группы: первая группа в качестве наружной монотерапии использовала «неотанин» спрей или лосьон (суспензию) или крем; вторая группа в качестве наружной монотерапии использовала спиртовой раствор «фукорцин» (у пациентов до 10 лет водный раствор); третья группа использовала комбинированную терапию «неотанин» спрей или лосьон (суспензию) или крем и системные антибактериальные препараты; четвертая группа использовала спиртовой раствор «фукорцин» (у пациентов до 10 лет водный раствор) и системные антибактериальные препараты. Пациенты наблюдались в течение 5-14 дней. Досрочное завершение могло быть, начиная с 5 дня после начала исследования (при полном разрешении клинических проявлений) Допускалось отклонение от даты запланированных визитов на ± 2 дня.
Динамика субъективных жалоб у пациентов грудного и раннего детского возраста оценивалась со слов матери, оценивались беспокойство, плохой сон ребенка в течение дня. На проведение исследования было получено решение Этического комитета.
В исследование были включены пациенты с диагнозами:
- первичные поверхностные пиодермии (импетиго, фолликулит, остиофолликулит, сикоз).
- вторичные пиодермии наблюдались у больных при атопическом дерматите, аллергическом контактном дерматите, артифициальном дерматите, акне, розацеа, стеройдных угрях и при проявлениях герпеса.
У пациентов до 10 лет использовался водный раствор «фукорцин».
Первый день исследования был отборочным, производилась оценка критериев включения и невключения, сбор анамнеза, установка диагноза и регистрация сопутствующих заболеваний и терапии, назначалась терапия (в соответствии с группой исследования). Дополнительно проводилось бактериологическое исследование (посев с очагов поражения кожи). В 1,3,7 дни исследования, в отдельных случаях на 10 и 14 дни производилась оценка субъективных признаков заболевания (жалоб) и оценка объективных клинических признаков пиодермии, фотодокументирование, оценка площади поражения кожи, мониторинг нежелательных явлений, оценка эффективности терапии. Шкала оценки эффективности терапии врачом (производилась в последний день лечения и определялась следующим образом): Клиническое выздоровление – полное разрешение кожного процесса (1); значительное улучшение – разрешение очагов поражения не менее чем на 70% по сравнению с исходным состоянием (2); улучшение – разрешение высыпаний менее чем наполовину, но ненулевое по сравнению с исходным (3); без изменений – отсутствие изменений/различий по сравнению с исходным состоянием сыпи (4); и ухудшение – более распространенное вовлечение кожи в патологический процесс по сравнению с исходными данными (5).
Критериями исключения (невключения пациентов) в исследование являлись:
- необходимость лечения какими-либо другими препаратами для наружного применения: глюкокортикостероидами, антибактериальными препаратами.
- пациенты, имеющие непереносимость хотя бы одного из компонентов, входящих в состав препарата.
- отсутствие готовности к сотрудничеству со стороны пациента или родителей пациента.
Критериями эффективности исследуемого препарата была динамика субъективных жалоб (оценка интенсивности каждого признака), объективная оценка состояния пациента и признаков воспаления (наличие и выраженность клинических симптомов).
Все пациенты были разделены на 4 группы:
- группе – назначалась монотерапия спреем или лосьоном (суспензией) или кремом «неотанин» 3-4 раза в день;
- группе – назначалась монотерапия раствором «фукорцин» 3-4 раза в день;
- группе – назначалась терапия спреем или лосьоном (суспензией) или кремом «неотанин» 3-4 раза в день + системная терапия антибиотиками; 4 группе назначалась терапия раствором «фукорцин» 3-4 раза в день + системная антибиотикотерапия.
Общая длительность терапии составила до 14 дней.
При мокнущем процессе на коже применяли лосьон (суспензию) «неотанин», в который помимо синтетического танина и полидоканола входит оксид цинка, для дерматитов с присоединением вторичной флоры и при отсутствии мокнутия использовался крем «неотанин», при обширной площади поражения – спрей «неотанин».
Была допустима сопутствующая терапия: энтеросорбенты, десенсибилизирующие средства, системные антибактериальные (в 3 и 4 группе) и антигистаминные препараты. Наружная терапия
- эмоленты.
Недопустимая сопутствующая терапия: топические и системные глюкокортикостероиды, топические антигистаминные и антибактериальные препараты, антисептики, анилиновые красители (кроме пациентов в группе «фукорцина»).
Бактериальный посев был выполнен у 100% пациентов (50 человек). Патогенные микроорганизмы и условно-патогенные расценивались как этиологически значимые.
Список возбудителей, которые высеивались в посевах в рамках данного исследования во всех группах с кожных покровов или отделяемого: Staphylococcus aureus (13 человек) – 26%, Staphylococcus epidermidis (26 человек) – 52%, Staphylococcus saprophyticus (2 человека) – 4%, Staphylococcus hemolyticus (5 человек) – 10%, Actinobacteria (2 человека) – 4%, Enterococcus faecalis (2 человека) – 4%.
Результаты и обсуждение
Статистический анализ выполнен с помощью специального программного обеспечения Statistica, разработанный компанией StatSoft.
Производилась оценка субъективных признаков заболевания (жалоб) и объективных клинических признаков пиодермии на 1 визите в день обращения, на 3 день и 7 день (±2 дня) в баллах, где 0 баллов – это полное отсутствие проявлений, 1 балл – слабые проявления, 2 балла – умеренные проявления, 3 балла – сильные проявления того или иного симптома или признака. В представленных таблицах (№ 2, 4, 6, 8) рассчитано среднее количество баллов в каждой группе исследований.
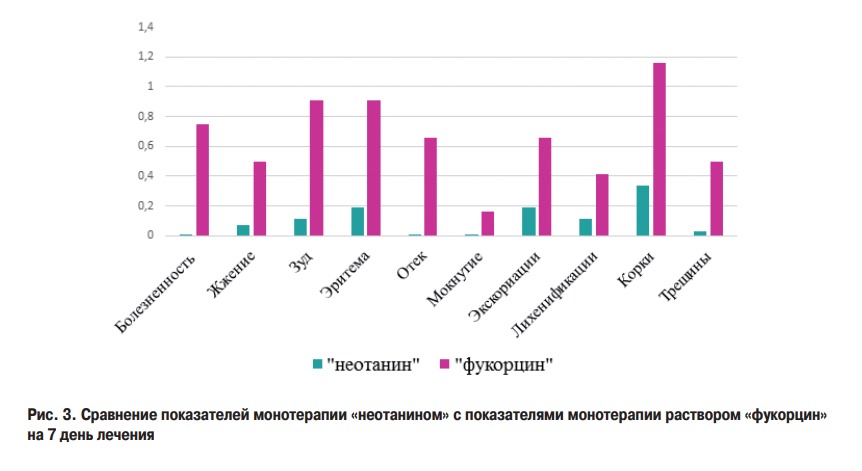
В таблице 3 представлена оценка субъективных и объективных признаков при монотерапии спреем/лосьоном (суспензией)/кремом «неотанин». При лечении данной линейкой препаратов в монотерапии, болезненность уменьшилась на 3 день лечения на 62%, к 7 дню проявлений данного симптома не выявлялось. Ощущение чувства жжения уменьшилось на 3 день заболевания на 74,7%, а к 7 дню – на 93,2%. Проявления зуда уменьшилось к 3 дню на 58,6%, а к 7 дню на 93%. При оценке динамики клинических проявлений на коже – эритема уменьшилась на 45,2% к 3 дню, к 7 дню на 89,9%. Проявление отечности сократилось на 3 день на 53,8%, на 7 день на коже отека не наблюдалось. Проявление мокнутия сократилось на 53,8 % к 3 дню и к 7 дню отсутствовало у всех участников исследования. Экскориации на коже к 3 дню уменьшились на 52%, к 7 дню на 80,2. Образование корок увеличивалось к 3 дню на 46,5%, затем корочки отторгались и количество их сократилось на 55,2% от исходных данных. Трещины на коже эпителизировались на 3 день на 56,6% и к 7 дню на 94,3%.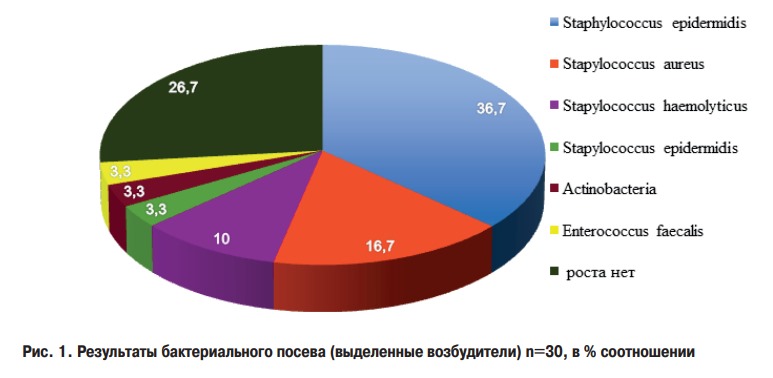
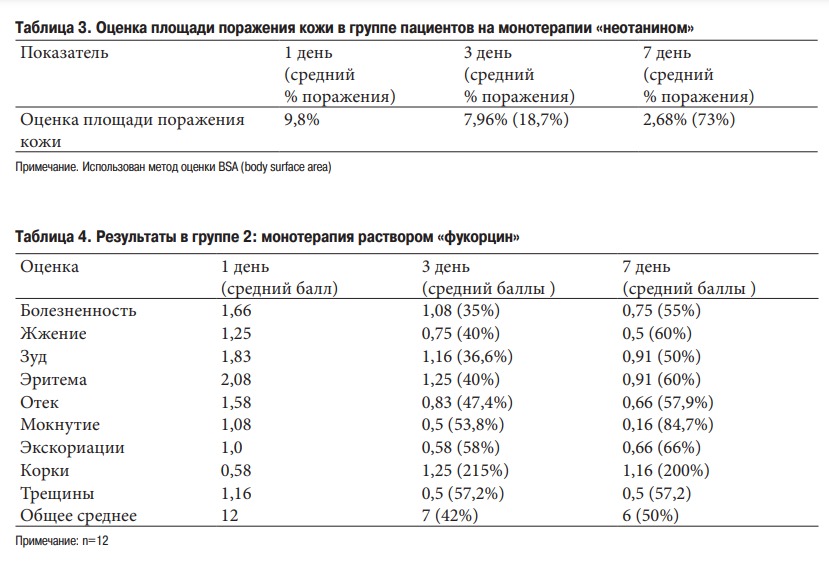
Общая средняя сумма баллов признаков пиодермии составляла 9 в 1 день, на 3 день составила 4 и улучшилась по сравнению с первым на 44,4%, на 7-й день 0,93 и улучшилась по сравнению с первым на 90%.
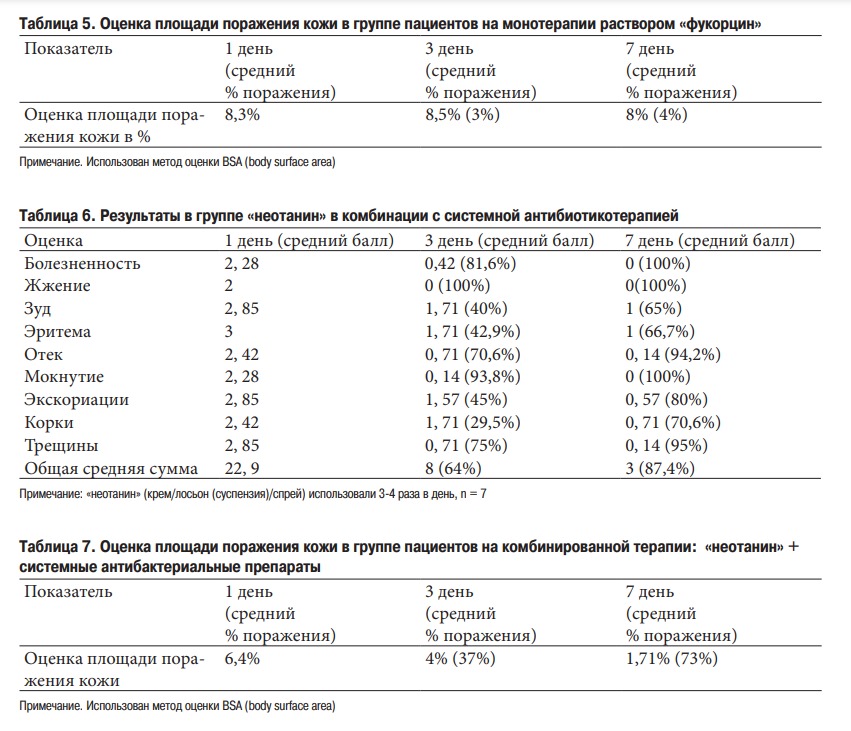
Площадь поражения кожи уменьшилась к 3 дню на 18,7%, а к 7 дню на 73%.
Выводы: к 3 дню патологический процесс на коже сократился на 50,6%, а к 7 дню на 90%, что говорит о высокой эффективности линии препаратов «неотанин», особенно лосьона (суспензии)
- при наличии мокнутия и зуда на пораженной коже.
Из таблицы 4 мы видим, что при монотерапии раствором «фукорцин» болезненность уменьшилась на 3 день на 35%, к 7 дню на 55 %. Ощущение чувства жжения уменьшилось на 40% к 3 дню заболевания, а к 7 дню на 60%. Проявления зуда уменьшилось к 3 дню на 36,6%, а к 7 дню на 50%. При оценке результатов клинических проявлений на коже – эритема уменьшилась на 40% к 3 дню, к 7 дню на 56%. Проявление отечности сократилось на 3 день на 47,4%, на 7 день сократилось на 57,9% от первоначальных данных. Проявление мокнутия уменьшилось к 3 дню на 53,8%, к 7 дню на 84,7%. Экскориации на коже к 3 дню уменьшились и составляли 58,3% к 7 дню процент экскориаций возрос до 66,6. Количество корочек увеличилось, к 3 дню, более чем в 2 раза, на 7 день уменьшились на 6,7% по сравнению с 3 днём осмотра. Трещины на коже уменьшились на 57,2% к 3 дню, на 7 день изменений не произошло. Общая средняя сумма баллов на 1-ый день составила 12, на 3 день сократилась на 42% и к 7-му дню на 50% по сравнению с первым днём.
Площадь поражения кожи увеличилась на 3% к 3 дню и уменьшилась на 4% к 7 дню, по сравнению с исходными данными.
Выводы: к 3 дню патологический процесс на коже сократился на 34%, а к 7 дню всего на 52%, что говорит о более низкой силе действия данного препарата по сравнению с монотерапией препаратами серии «неотанин».
На третий день монотерапии «неотанином» по сравнению с монотерапией «фукорцином», болезненность уменьшилась почти в два раза, жжение в 3,5 раза, интенсивность зуда в 2 раза, снижение выраженности отёчности более чем в 2 раза.
На седьмой день монотерапии «неотанином» по сравнению с монотерапией «фукорцином», в группе «неотанина» болезненность прекратилась у всех пациентов, жжение снизилось в 5 раз, интенсивность зуда на 7-й день была в 9 раз ниже в группе «неотанина», чем в группе «фукорцина», симптом отёчности отсутствовал в группе «неотанина», тогда как в группе «фукорцина» сохранялась отёчность тканей.
Площадь поражения в группе монотерапии «неотанином» достоверно уменьшилась в 5 раз по сравнению с группой «фукорцина» на седьмой день терапии. Площадь поражения в группе «фукорцина» существенно не изменилась.
Из таблицы 6 мы видим, что при комбинированной терапии, болезненность уменьшилась к 3 дню на 81,6%, а к 7 дню прекратилась полностью у всех пациентов. Ощущение чувства жжения полностью исчезло к 3 дню заболевания. Проявление чувства зуда сократилось на 40% к 3 дню и на 7 день на 65%.
При оценке результатов клинических проявлений на коже эритема уменьшилась на 42,9% к 3 дню, к 7 дню на 66,7%. Проявление отечности кожи уменьшилось на 3 день на 70,6%, на 7 день на 94,2%. Проявление мокнутия уменьшилось на 3 день на 93,8%, а на 7 день сократилось полностью. Экскориации на коже к 3 дню уменьшились на 45% и к 7 на 80%. Количество корочек уменьшилось на 3 день на 29,5%, на 7 день – 70,6%. Трещины эпителизировались к 3 дню на 75%, к 7 дню на 95%.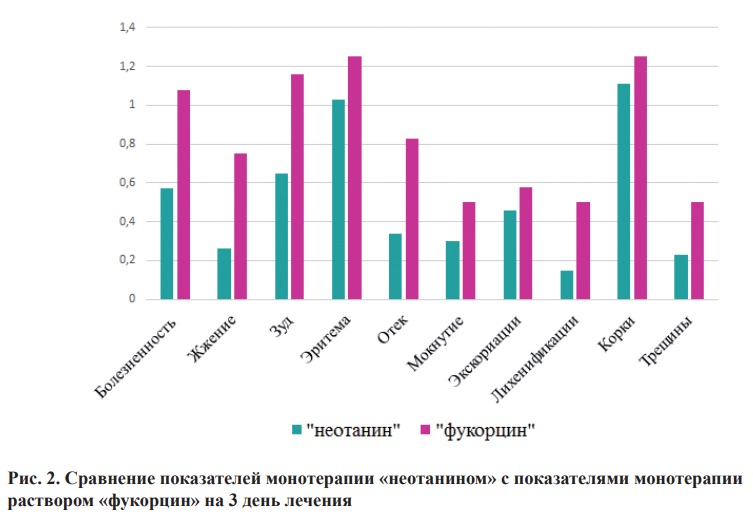
Общая средняя сумма баллов на 1 день составляла 22,9 на 3 день – 8 (64%), а к 7 дню составляла 3 (87,4%).
Площадь поражения кожи уменьшилась на 37% к 3 дню терапии, а к 7 дню на 73%.
Выводы: к 3 дню патологический процесс на коже сократился на 60%, а к 7 дню на 91,4%.
По результатам исследования при комбинированной терапии раствором «фукорцин» 3-4 раза в день + системная антибиотикотерапия: болезненность уменьшилась на 3 день на 81,8%, к 7 дню полностью разрешилась. Ощущение чувства жжения уменьшилось на 66,7% к 3 дню заболевания, а к 7 дню на 88,9%. Проявления зуда уменьшилось к 3 дню на 10%, а к 7 дню на 70%.
При оценке результатов клинических проявлений на коже эритема уменьшилась на 41,7% к 3 дню, к 7 дню на 83,4%. Проявление отечности сократилось на 3 день на 70%, на 7 день не проявлялось. Проявление мокнутия уменьшилось к 3 дню на 85,8%, к 7 дню разрешилось полностью. Экскориации на коже к 3 дню уменьшились на 22,3%, на 7 день на 88,9%. Количество корочек уменьшилось к 3 дню на 11,2%, к 7 дню на 22,3%. Трещины на коже уменьшились на 77,8% к 3 дню, к 7 дню эпителизировались полностью.
Общее среднее количество баллов на 1-й день составляло 16, на 3 день снизилось на 50%, на 7 день на 87%.
Площадь поражения кожи уменьшилась к 3 дню на 4,6%, к 7 дню на 9,3%.
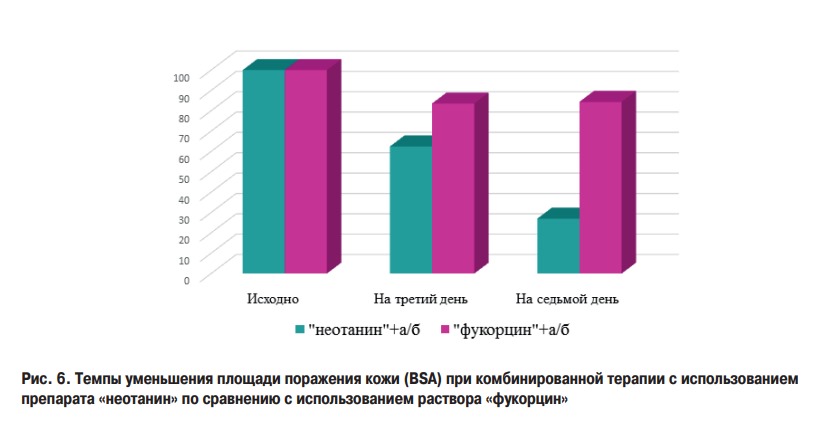
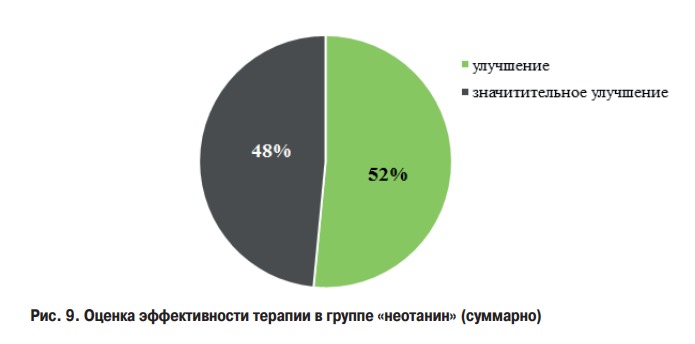
Выводы: в группе пациентов на комбинированной терапии «неотанином» + системная антибактериальная терапия площадь поражения снижалась быстрее в 1,5 раза к 3 дню, и в 3 раза быстрее к 7 дню. В группе «неотанина» (комбинированная + топическая терапия) отмечена положительная динамика у всех пациентов. У 16 (48%) пациентов результаты оцениваются как значительное улучшение, у 17 (52%) – улучшение.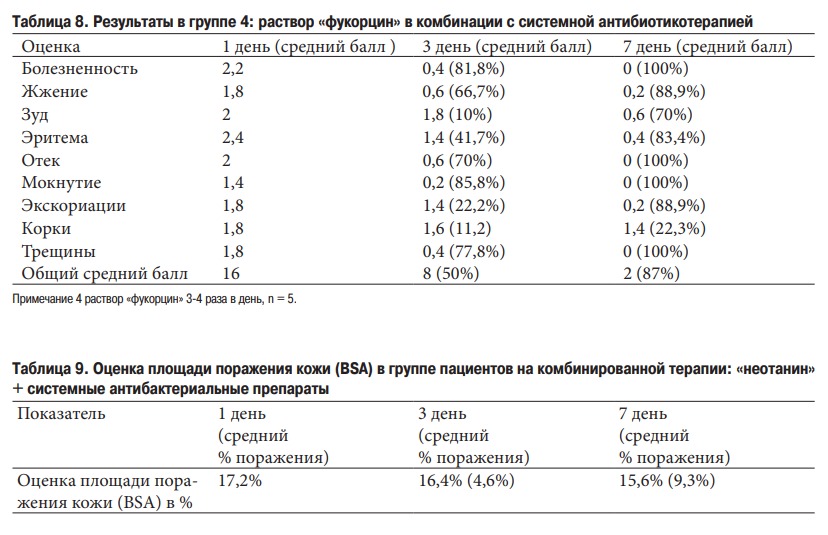
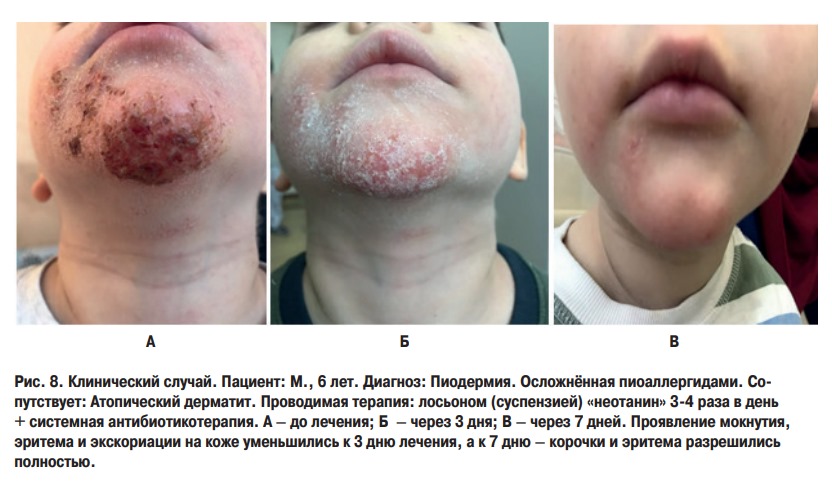
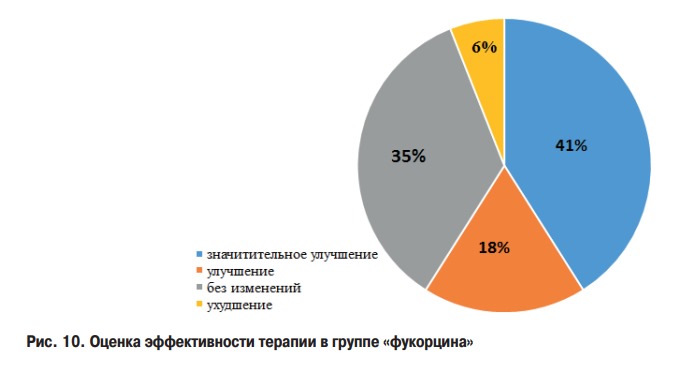
В группе «фукорцина» (комбинированная + топическая терапия) отмечена положительна динамика только у 10 (59%) пациентов. У 6 (35%) не наблюдалось положительной динамики, у 1 (6%) отмечено ухудшение.
В группе «неотанина» (комбинированная + топическая терапия) терапия была эффективнее в 2 раза по сравнению с группой «фукорцина» (комбинированная + топическая терапия).
Все пациенты, получавшие терапию препаратами серии «неотанин», отметили удобство использования препаратов и приверженность к лечению, при этом на «фукорцине» – неудобство в использовании и чрезмерно красящее действие анилинового красителя.
Указанные факты могут объяснять частый выбор отечественных врачей в пользу серии препаратов «неотанин», включающей в себя лосьон (суспензию), спрей и крем. Основными активными компонентами данной серии являются синтетический танин и полидоканол. Кроме того, в одну из композиций серии – лосьон (суспензию)
- добавлен оксид цинка. Наряду с противозудным действием, синтетический танин отличается вяжущим, противовоспалительным и противомикробным эффектами, а также уменьшает трансэпидермальную потерю воды (TEWL) [15].
Вторым активным компонентом серии препаратов «неотанин» является полидоканол, оказывающий противозудное действие. Противозудный эффект полидоканола развивается через 5-10 мин после нанесения на поверхность кожи. Продолжительность его действия составляет около 3-4 ч. Кроме того, полидоканол усиливает вяжущее и подсушивающее действия синтетического танина. Он способствует эпителизации эрозий, оказывает локальное анестезирующее действие, снижает чувствительность и проводимость афферентных нервных окончаний.
Полидоканол как противозудное и местноанестезирующее средство входит в Европейское руководство по хроническому зуду (2012 г.), Рекомендации Ассоциации научных медицинских обществ в Германии (AWMF) по диагностике и лечению атопического дерматита (2016 г.), Рекомендации Европейского дерматологического форума (EDF) по лечению атопической экземы/атопического дерматита (2018 г.) [16, 17, 18].
В одном из исследований ранее подтвердилось выраженное регенерирующее действие «неотанина», что проявлялось быстрым восстановлением целостности кожных покровов [19].
Выводы
Проведенное клиническое исследование подтверждает эффективность и безопасность спрея, лосьона (суспензии), крема «неотанин» в терапии пациентов с различными формами первичных и вторичных пиодермий и позволяет рекомендовать данные препараты у пациентов разных возрастов (с рождения) с различными клиническими проявлениями и формами заболевания.
В последние десятилетия отмечается рост резистентности ко многим антибактериальным препаратам, что обусловлено их нерациональным и бесконтрольным применением.
Препараты линейки «неотанин» высокоэффективны в любой период воспалительного процесса на коже, в качестве антибактериального местного препарата. Через неделю применения выраженность симптоматики уменьшилась не менее, чем на 80%. Болезненность, зуд и жжение купировались к концу недели использования полностью.
Препараты «неотанина» продемонстрировали выраженное регенерирующее действие на коже. К 7 дню использования экскориации отсутствовали у 80% пациентов. Также препараты показали выраженное противовоспалительное действие, на 7 день применения симптомы эритемы и отёчности регрессировали у 90% пациентов, проявление мокнутия отсутствовало у 100% наблюдаемых.
Все пациенты на терапии линейкой «неотанин» отметили удобство использования препаратов и приверженность к лечению и не отмечали побочных действий на препараты.
Заключение
В настоящее время пиодермии кожи остаются важной медико-социальной проблемой в силу их высокой распространенности.
Результаты проведенного исследования позволяют рекомендовать линейку препаратов «неотанин» (крем/лосьон (суспензия)/спрей) для лечения первичных и вторичных пиодермий, как в монотерапии, так и в сочетании с системными антибиотиками, в качестве средств безопасной и эффективной терапии у взрослых и детей с рождения, в амбулаторных или стационарных условиях медицинских учреждений.
Литература
- Pereira LB. Impetigo – review. An Bras Dermatol. 2014 Mar-Apr; 89(2): 293-299. doi: 10.1590/abd1806-4841.20142283. PMID: 24770507; PMCID:
- Тамразова О.Б., Шмелева Е.А., Миронова А.К. и др. Современный взгляд на этиопатогенез, клинические проявления и лечение пиодермий у детей. Медицинский совет. 2020; (1): 118-129. doi: 21518/2079-701X-2020-1-118-129.
- Скрипкин Ю.К., Бутов Ю.С., Иванов О.Л. Дерматовенерология. Национальное руководство. М.: Гэотар-Медиа; 2014: 319-356.
- Oh J., Byrd A.L., Deming C. et al. NISC Comparative Sequencing Program, Kong HH, Segre JA. Biogeography and individuality shape function in the human skin metagenome. 2014 Oct 2; 514(7520): 59-64. doi: 10.1038/nature13786. PMID: 25279917; PMCID: PMC4185404.
- Олисова О.Ю., Плиева Л.Р. Терапия пиодермий. РМЖ. 2014; 8:
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 5-е изд., перераб. и доп. М.: Деловой экспресс 2016: 352-371.
- Венерические болезни и дерматозы аногенитальной области: иллюстрированное руководство для врачей. Под ред. Д.В. Заславского. Москва: ГЭОТАР-Медиа, 2020, 640 с.
- Fölster-Holst R., Latussek Synthetic tannins in dermatology--a therapeutic option in a variety ofpediatric dermatoses. Pediatr Dermatol. 2007 May-Jun; 24(3): 296-301. doi: 10.1111/j.1525-1470.2007.00406.x.
- Mrowietz , Keine P., Wiedow O. Lokaltherapie mit synthetischem Gerbstoff—Erfahrungen mit einer neuen Anwendungsform. Dt Dermatol 1995; 43: 563–569.
- Ney , Ernerth M. Untersuchungen zur Wirkung von Adstringentien im Mundbereich. SÖFW 1989; 115: 183–186.
- Wiedow O., Weindler F., Mrowietz U. The effect of tamol on humanmast cell chymase and plasmin. Skin Pharmacol 1997; 10: 90–96.
- Cho H., Strickland I., Boguniewicz M. et al. Fibronectin and fibrinogen contribute to the enhanced binding of Staphylococcus aureus to atopic skin. J Allergy Clin Immunol 2001; 108: 269–274.
- Сергеев А.Ю., Бурцева Г.Н., Сергеева М.А. Новые концепции и поиски решения проблемы стафилококковых инфекций в дерматологии Иммунопатология, аллергология, инфектология 2019; 3: 48-62.
- Mrowietz U., Ternowitz T., Wiedow O. Selective inactivation of human neutrophil elastase by synthetic J Invest Dermatol 1991; 97: 529–533.
- Fölster-Holst R., Latussek E. Синтетические танины в дерматологии терапевтический вариант в различных детских дерматозах. Педиатр Дерматол. 2007 Май-Июнь; 24(3): 296doi: 10.1111/j.1525-1470.2007.00406.x. PMID: 17542884.
- Weisshaar , Szepietowski J.C., Darsow U. et al. European Guideline on Chronic Pruritus. DOI: 10.2340/00015555-1400.
- Werfel T., Heratizadeh A., Aberer W. et al. S2k guideline on diagnosis and treatment of atopic dermatitis – short version. Allergo J Int 2016; 25: 82–95/ DOI: 1007/s40629-016-0104-6/
- Wollenberg A., Girolomoni G., Simon D. et al. Consensus based European Guidelines for Treatment of Atopic Eczema 1 (Atopic Dermatitis) in Adults and Children 2 Part I. EDF Guideline AE part I and II final – 01.18.
- Заславский Д.В., Туленкова Е.С., Монахов К.Н. Экзема: тактика выбора наружной терапии. Вестник дерматологии и венерологии. 2018; 94 (3): 56-66. – DOI 10.25208/0042-46092018-94-3-56-66.
Сведения об авторах:
Заславский Денис Владимирович – главный специалист по дерматовенерологии и косметологии МЗ РФ в Северо-Западном округе РФ; д.м.н., профессор кафедры дерматовенерологии Санкт-Петербургского государственного педиатрического медицинского университета, член Совета директоров Европейской академии дерматологии и венерологии, врач-дерматовенеролог, г. Санкт-Петербург. 194100, г. Санкт-Петербург, ул. Литовская д.2, E-mail: venerology@gmail.com, РИНЦ SPIN-код: 5832-9510, AuthorID: 635374.
Искра Александр Сергеевич – врач-дерматовенеролог, врач высшей категории, ведущий специалист Медицинского центра «XXI век», аспирант кафедры реабилитологии ФП и ДПО Санкт-Петербургского Медицинского Педиатрического Университета Медицинский центр «XXI век» 194044, Санкт-Петербург, Б. Сампсониевский пр., д. 45, E-mail: neonatol@list.ru. РИНЦ SPIN-код: 7731-2197, AuthorID: 1120523.
Искра Екатерина Леонидовна – врач-дерматовенеролог, доцент кафедры клинической медицины и гериатрии, Санкт-Петербургский медико-социальный институт,
195271, Санкт-Петербург, Кондратьевский проспект д. 72 литера «А». E-mail: e.iskra.doc@mail.ru. РИНЦ SPIN-код: 5856-9760, AuthorID: 908630.
Шандер Эльмира Зиятдиновна – врач-дерматовенеролог, миколог, трихолог. Москва, ООО "Сеть Семейных Медицинских Центров" Клиника «Семейная», Каширское ш., д.56, к.1. E-mail: Elmirashander@mail.ru.